Розацеа: причины, особенности течения, лечение и профилактика
- Что представляет собой розацеа
- Причины заболевания
- Симптомы розацеа
- Стадии заболевания
- Диагностика розацеа
- Лечение розацеа
- Лечение розацеа в острой стадии
- Профилактика обострений
- Показания и противопоказания для лечения розацеа
- Особенности ухода за кожей при розацеа
- Диета при розацеа
- Психологический комфорт при розацеа
- Народные средства для лечения розацеа
- Часто задаваемые вопросы
- Чек-лист для пациента с розацеа
- Фото результатов до и после
- Источники
Розацеа – распространенное дерматологическое заболевание, для которого характерно хроническое рецидивирующее течение. От него страдает около 10% людей (в России – около 5%). Чаще всего это женщины со светлой кожей (I и II фототипы), мужчины болеют в два раза реже. Обычно патология возникает в любом возрасте, но чаще в 30 — 35 лет и достигает расцвета на пятом десятке жизни.
Заболевание локализуется в центральной части лица (преимущественно нос, щеки и подбородок). Возможно поражение глаз, разрастание тканей носа и формирование фимы (видимой деформации кожи).
Что представляет собой розацеа
Заболевание известно человечеству давно – на картинах эпохи Возрождения можно увидеть людей, им страдающих. Современное название патология получила в 1812 году. Оно происходит от латинского rosaceus – сделанный из роз. Также болезнь известна под названием «розовые угри».
Для заболевания характерны стойкое покраснения кожи лица, образование на ней расширенных сосудов и красных бугорков (папул и пустул), а также телеангиэктазий. Сначала появляется быстро проходящий румянец, позднее краснота становится постоянной.
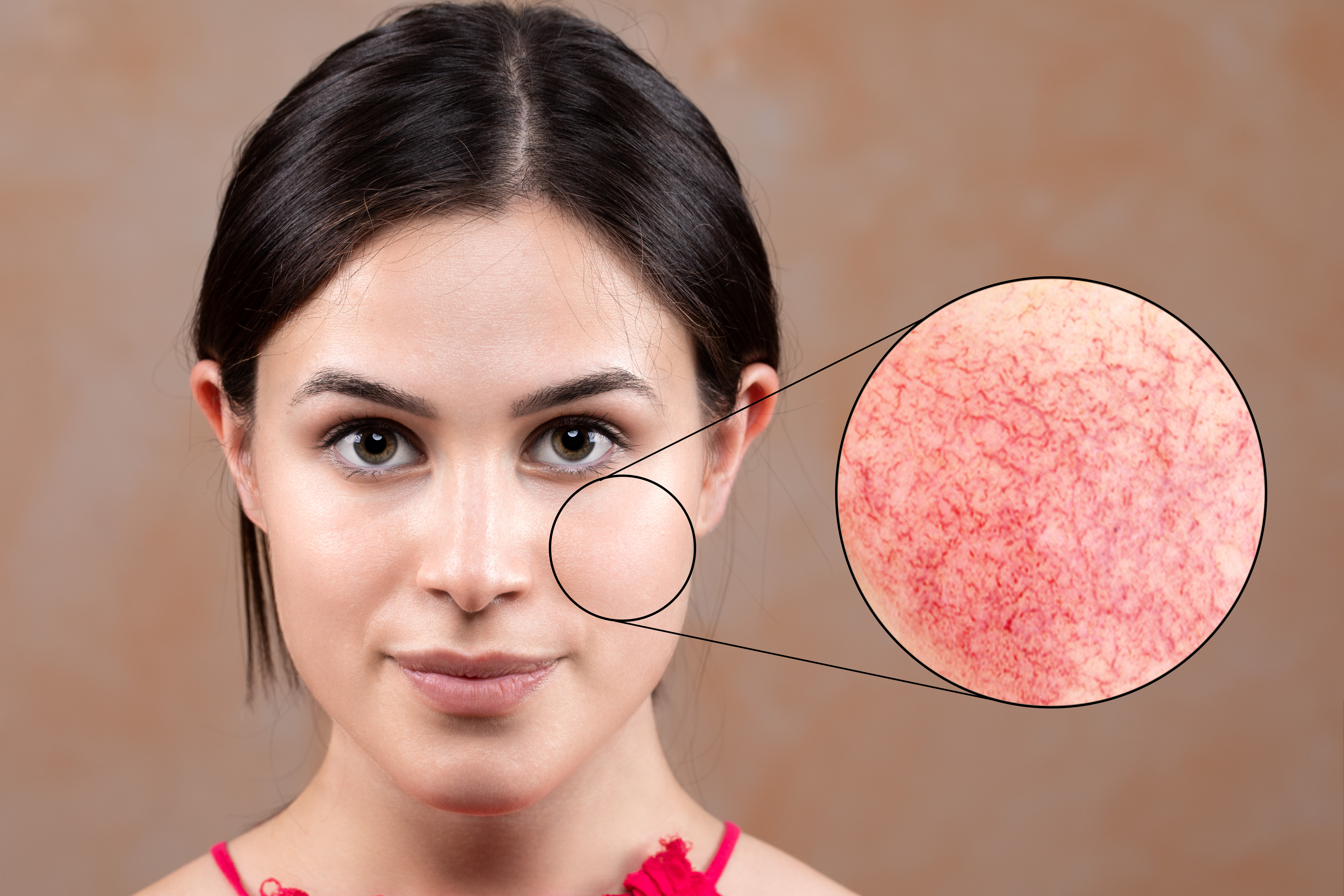
Причины заболевания
Этиология розацеа еще недостаточно изучена. В основе заболевания лежит изменение тонуса кровеносных сосудов, преимущественно артериол кожи лица. Предполагается, что оно генетически обусловлено, хотя конкретный ген, отвечающий за предрасположенность к розацеа, пока еще не идентифицирован.
Ученые предполагают, что тонус кровеносных сосудов изменяется в результате иммунных нарушений. В процесс наряду с иммунными клетками и поверхностными артериолами (мелкими артериями) вовлекаются и сенсорные нервы. У страдающих розацеа также наблюдается повышенная чувствительность рецепторов.

Болезнь чаще всего поражает представителей северно-европейских народов, обладателей светлой и чувствительной кожи. Розацеа реже может наблюдаться у азиатов и афроамериканцев, но ее проявления в этом случае остаются незамеченными.
Хотя точные причины заболевания еще не выявлены, известно, что его дебют и последующие обострения могут быть вызваны различными факторами – как экзогенными, так и эндогенными:
- Воздействие факторов окружающей среды – метеорологические факторы (ультрафиолет, высокие или низкие температуры, сильный ветер, повышенная влажность воздуха), агрессивные средства ухода (спирт, кислоты, камфора, ментол);
- Употребление спиртосодержащих напитков, сладких напитков, горячих блюд, острых продуктов и пряностей, некоторых продуктов, лекарств и биодобавок;
- Антигенные белки, вырабатываемые бациллами, выделенными из клеща Демодекса (усиливают воспаление);
- Патологии иммунной системы;
- Эндокринные заболевания;
- Инфекционные патологии кожи;
- Повышение ангиогенеза (образования новых сосудов) и изменения сосудов под влиянием заболеваний или в результате лечения каких-либо патологий (например, при приеме сосудорасширяющих препаратов);
- Гормональные изменения. У женщин в менопаузе часто наблюдаются приливы – приступы жара, сопровождающиеся покраснением кожи. Такие проявления могут ухудшать течение розацеа.
Список триггеров, вызывающих обострение заболевания, достаточно велик, причем их набор может различаться от пациента к пациенту. Иногда для обострения достаточно интенсивных физических нагрузок или сильных эмоциональных переживаний, а некоторые люди, страдающие розацеа, вынуждены исключить из рациона ряд продуктов, провоцирующих кожную реакцию.

Симптомы розацеа
- Гиперемия кожи лица – увеличение притока крови, вызывающее ощущение тепла и покраснение кожи. Легко краснеющие люди в группе риска – у них розацеа развивается чаще;
- Стойкое покраснение кожи, появление красных пятен в области щек и носогубного треугольника. Со временем кожа на этих участках становится более сухой и шелушится;
- Ощущение дискомфорта, болезненности, жжения и покалывания в области покрасневших участков;
- Папулы (воспаленные розовые бугорки) и пустулы (гнойнички) на пораженных участках;
- Телеангиэктазии – расширенные капилляры, сосудистые звездочки или сеточки. Они часто являются симптомом розацеа, но могут возникать и независимо от нее;
- Изменение текстуры кожи. Кожный покров утолщается, становится бугристым. Чаще всего деформируется нос (ринофима), но возможно изменение и кожи на подбородке, щеках или (реже) на лбу;
- Отечность лица на фоне воспалительного процесса.
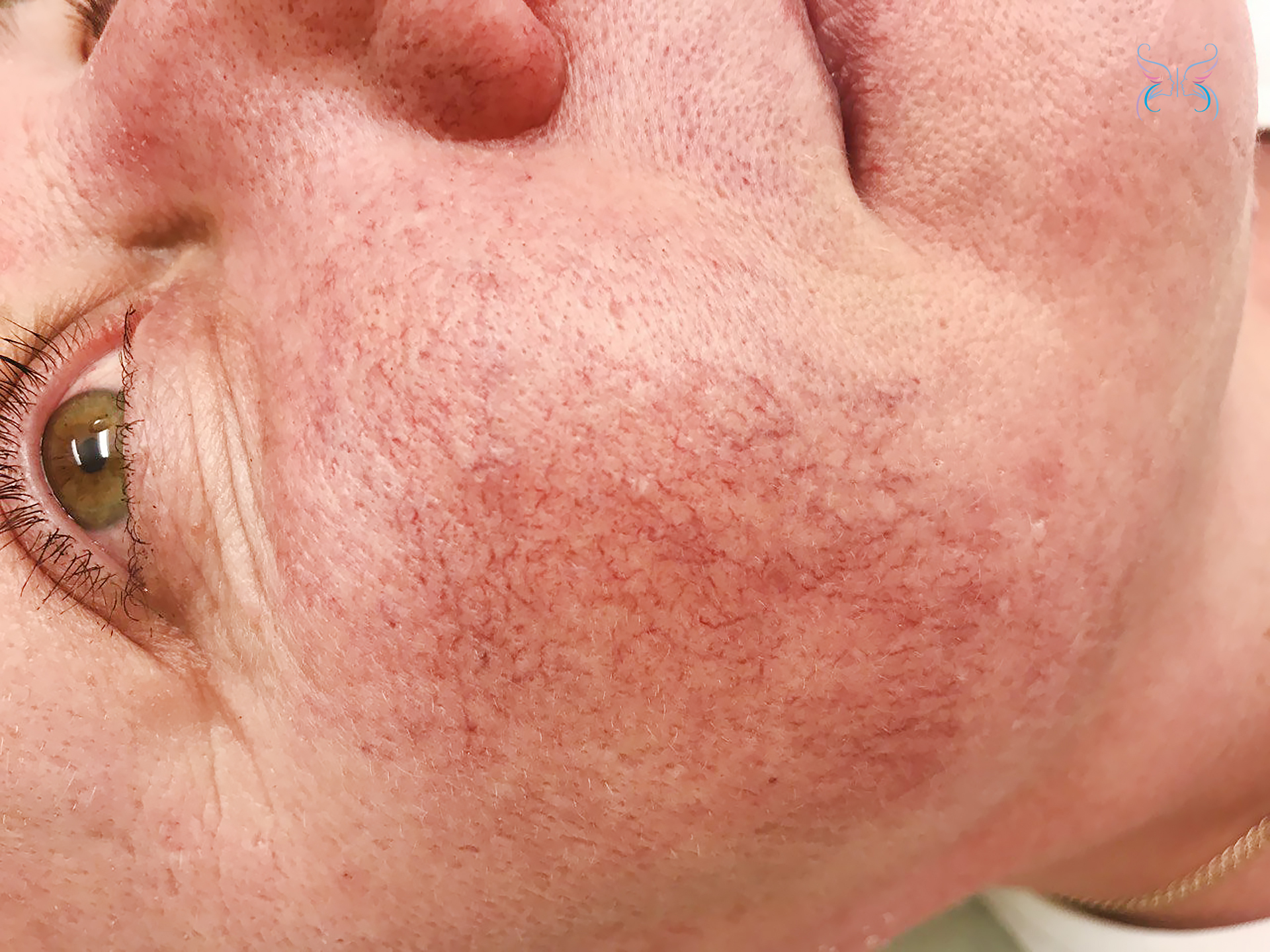
Симптоматика зависит от формы заболевания:
- Эритематозно-телеангиэктатический подтип проявляется сначала приливами, а затем постоянной краснотой и расширенными сосудами – в основном, в области щек и боковых поверхностях носа. В областях покраснения ощущается жжение и покалывание. Эта форма обычно встречается у женщин;
- При папуло-пустулезном подтипе аналогичная клиническая картина как при эритематозно-телеангиэктатическом подтипе, но без жжения. На коже появляются многочисленные прыщики – розовые угри. Излюбленная локализация – кожа носа и носогубные складки, но со временем папулы могут распространяться на лоб и подбородок. Часть папул со временем превращается в пустулы. Элементы могут быть болезненны, а шелушения обычно отсутствуют. Эта форма также характерна для женщин. У мужчин чаще всего эта форма характерна формированием стойкого отека по месту распространенного покраснения;
- Фиматозный (папулезно-узловатый) подтип обычно встречается у мужчин. Характеризуется значительным утолщением и неравномерной бугристостью поверхности кожи, в результате хронического воспаления. Возникновение таких изменений на коже носа называют ринофимой, на коже лба – метафимой, на коже подбородка – гнатофимой, на коже ушных раковин – отофимой. При ней также на коже появляются узелки и бляшки, которые могут сливаться между собой;
- Также выделяют глазной подтип розацеа – офтальморозацеа. При этой форме патологии наблюдаются покраснение век, резь в глазах, слезотечение, зуд, чувствительность к яркому свету. Нередко наблюдаются конъюктивальные телеангиэктазии. Органы зрения вовлекаются в процесс примерно в 20% случаев, и раннее начало лечения позволяет этого не допустить.
Атипичные формы:
- Стероидная – развивается на фоне длительного использования кремов и мазей с кортикостероидами, которые приводят к частичной атрофии дермы;
- Конглобатная – развивается на месте уже существующей розацеа и характеризуется образованием крупных шаровидных абсцедирующих узлов;
- Гранулематозная – на коже появляются плотно прилегающие друг к другу коричнево-желтые, красные папулы и узлы;
- Фульминантная – характерны стремительное развитие и отечные конгломераты из бляшек и узелков;
- Молниеносная — наиболее тяжёлый вариант конглобатной розацеа. Характеризуется выраженным отёком, эритемой синюшно-красного цвета папулами и пустулами, узлами полушаровидной и шаровидной формы. Воспалительные узлы сливаются в мощные конгломераты.

Стадии заболевания
Выделяют 4 стадии заболевания:
- Пре-розацеа. Для этой фазы характерно покраснение лица, вызванное воздействием внешних или внутренних факторов. Эритема часто сопровождается покалыванием или жжением кожи. На этом этапе пациенты обычно не обращаются к врачу, поскольку покраснение быстро и бесследно проходит;
- Сосудистая стадия. На коже появляются множественные телеангиэктазии. Из-за недостаточной эластичности стенок капилляры постоянно расширены. Это выглядит как красные звездочки, сеточки, паутинки на коже. Неприятных ощущений на этом этапе нет, телеангиэктазии – невоспалительные поражения, и воспринимаются они разве что как эстетический дефект;
- Воспалительная стадия. Развивается воспаление, и на коже появляются множественные папулы, пустулы или узлы. Может измениться состав кожного сала, пострадать барьерная функция кожи;
- Поздняя стадия. В результате хронического воспаления кожный покров меняется, развиваются гиперпластические изменения, в том числе ринофима.
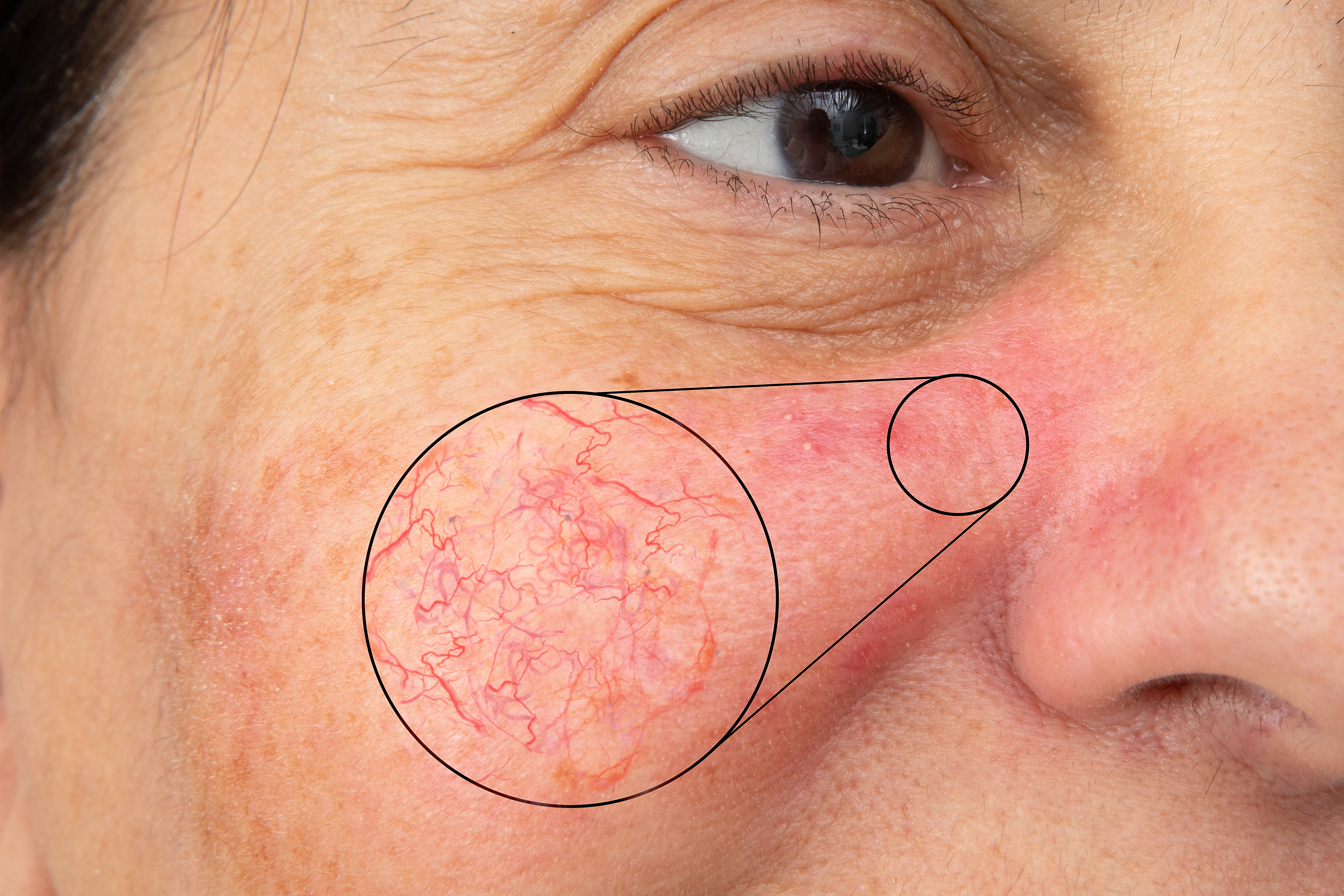
Скорость прогрессирования заболевания может зависеть от множества факторов, и с гиперплазией на поздней стадии сталкиваются далеко не все пациенты. Если же своевременно приступить к лечению, развитие патологии можно остановить и улучшить состояние кожи.
Диагностика розацеа
Самостоятельно пытаться поставить себе диагноз не стоит: розацеа можно перепутать с различными дерматитами, акне, экземой, дискоидной красной волчанкой и саркоидозом. Опытный дерматолог отличит розацеа от других заболеваний на основе данных осмотра и собранного анамнеза, но в отдельных случаях могут потребоваться консультации других специалистов (невролога, аллерголога, кардиолога, офтальмолога и других) и анализы. В частности, может потребоваться биопсия для обнаружения кожных инфекций.

Лечение розацеа
Розацеа – хроническое заболевание, полностью его вылечить невозможно, но можно научиться его контролировать, не допуская рецидивов. Сначала терапия направлена на уменьшение воспаления и устранение симптомов при обострении розацеа, затем на первое место выходит профилактика приступов в будущем.
Лечение розацеа в острой стадии
Чтобы купировать приступ и устранить симптомы, применяются как местные противовоспалительные, так и системные препараты. Чаще всего используются азелаиновая кислота, метронидазол и ивермектин, конкретный выбор препаратов и концентрация действующих веществ зависит от формы заболевания.
Улучшение обычно достигается через 2 – 4 недели после начала лечения, полностью избавиться от симптомов удается через 2 – 3 месяца.
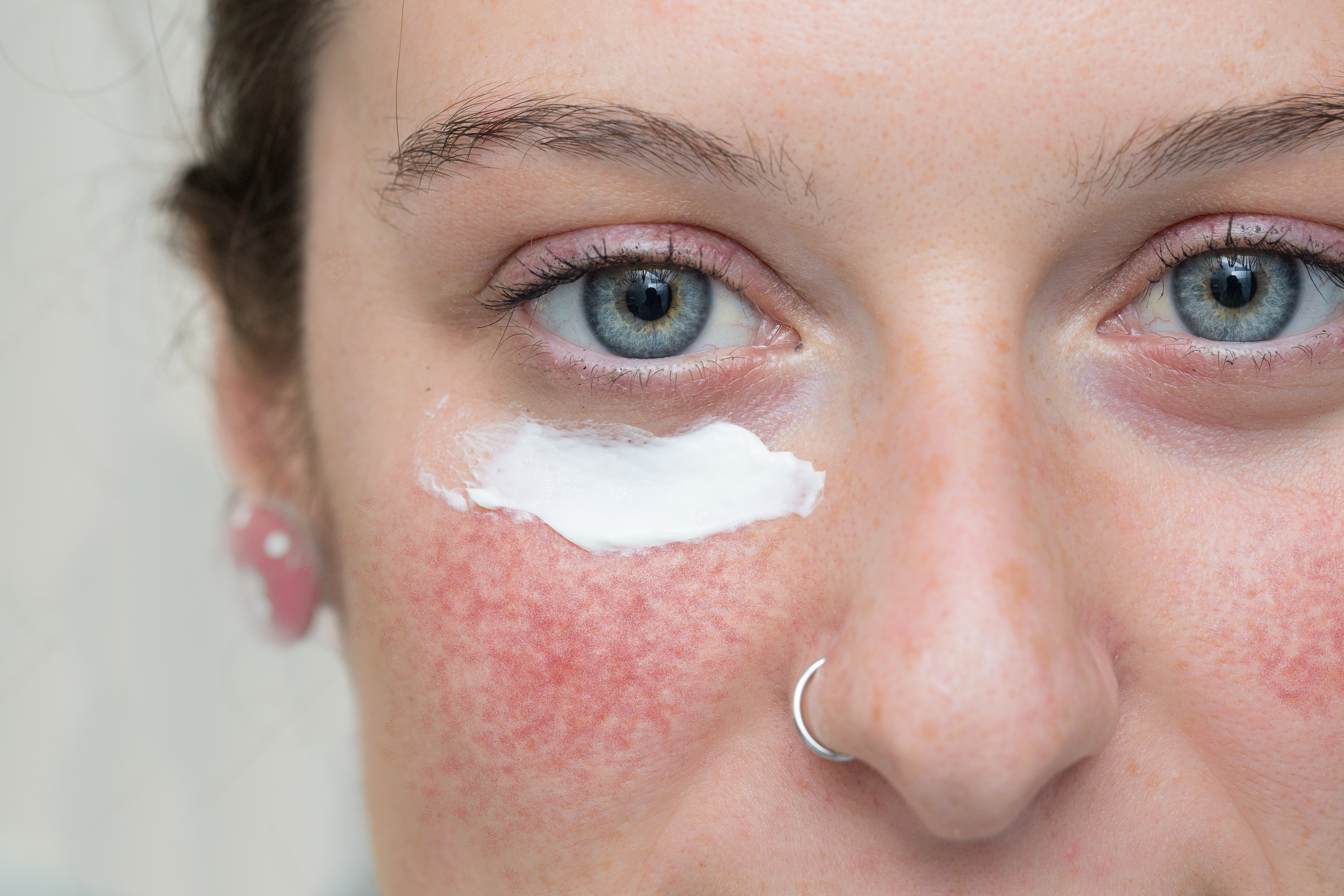
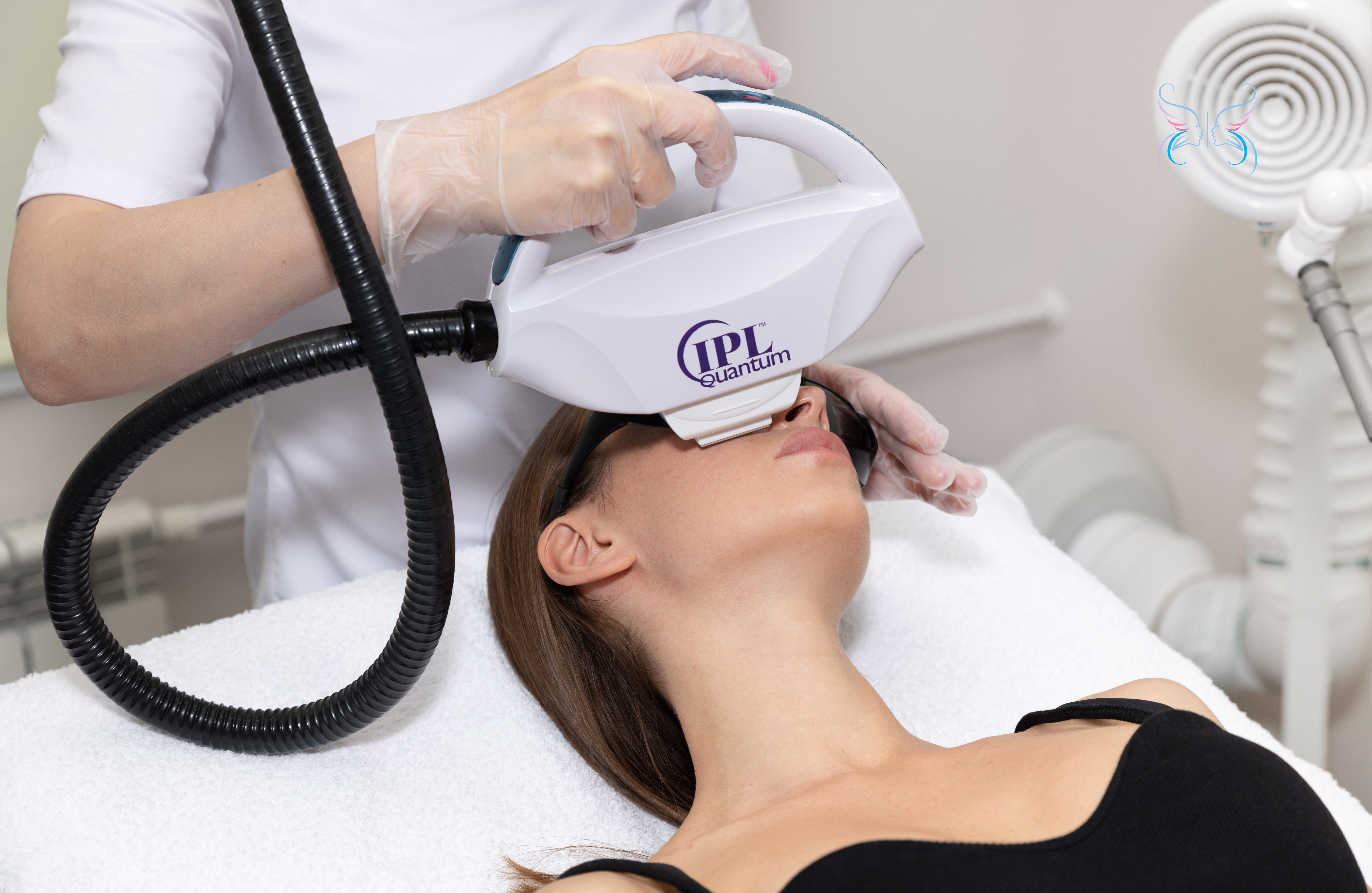
Следует отметить, что никакое лечение не может восстановить поврежденные капилляры, зато их можно удалить. Избавиться от телеангиэктазий можно с помощью фототерапии (IPL), в отдельных случаях могут применяться и другие методики.
Важно: наличие воспалений на коже – противопоказание для процедуры, поэтому сначала необходимо купировать обострение розацеа.
Профилактика обострений
Вторичная профилактика розацеа – важная часть лечения. Многое зависит не только от врача, но и от пациента, которому нужно изменить образ жизни так, чтобы по возможности избегать триггеров. Часто пациентам рекомендуют вести дневник, чтобы определять триггеры и их исключать.

Вот основные рекомендации по изменению образа жизни, актуальные для большинства пациентов:
- Избегать уф-излучения. Солнцезащитный крем с фактором защиты 50 + следует использовать даже в пасмурные дни. Для удобства уровень ультрафиолета можно отслеживать с помощью специальных приложений. Ультрафиолет – один из главных триггеров, вызывающих обострения как минимум в 80% случаев, поэтому солнца рекомендуется избегать всем. Это относится и к соляриям. Использование автозагара допускается при условии, что средства не раздражают кожу;
- Отказаться от вредных привычек. Алкоголь способствует расширению сосудов и гиперемии, а курение делает капилляры хрупкими и неэластичными;
- Воздерживаться от употребления горячей пищи и напитков;
- Избегать употребления продуктов, которые вызывают обострения. Список таких продуктов определяется индивидуально, ниже вы найдете список потенциальных пищевых триггеров;
- Тщательно выбирать косметику для ухода за кожей, отдавая предпочтение средствам без спирта, камфоры, кислот (за исключение азелаиновой) и сильных отдушек. Если сыворотка или крем вызывают жжение, покраснение, высыпания — нужно поискать более подходящую косметику;
- По возможности избегать воздействия жары и холода. Погода не в нашей власти, но можно по возможности избегать прогулок в морозные дни. Существует специализированная уходовая косметика с примечанием «cold cream» для защиты кожи от сильных морозов и ветра. Также следует воздержаться от тепловых процедур, например, посещения бани и сауны, принятия горячих ванн;
- Воздерживаться от интенсивных физических нагрузок;
- Избегать стрессов. В наше время такая рекомендация выглядит невыполнимой, но режим дня, здоровый сон, прогулки на свежем воздухе и элементарная психогигиена помогут повысить стрессоустойчивость;
- Правильно питаться, не допускать как гипо-, так и гипервитаминозов (избыток некоторых витаминов группы B может провоцировать обострение).
Показания и противопоказания для лечения розацеа
Любые проявления розацеа – показание для визита к дерматологу или дерматовенерологу. Не стоит откладывать обращение к врачу – чем раньше начать лечить розацеа, тем меньше риск осложнений и неприятных проявлений.
Отдельные виды лечения при розацеа могут быть противопоказаны, однако это не повод отказываться от лечения вовсе. Если наблюдается непереносимость какого-то препарата или невозможна системная терапия, то можно использовать другое лекарство или ограничиться местным воздействием. Разрабатывая тактику лечения, врач обязательно учитывает возможные противопоказания (беременность, лактация, некоторые хронические заболевания, аллергические реакции и индивидуальная непереносимость, тяжелые поражения печени и почек). При розацеа очень важен индивидуальный подход к пациенту, поэтому можно не бояться, что будут назначены неподходящие лекарства.

В дальнейшем терапия может корректироваться в зависимости от ее результатов.
Особенности ухода за кожей при розацеа
Чтобы избежать обострений, важно ухаживать за кожей максимально бережно, не допуская ее раздражения. Это относится как к домашнему уходу, так и к профессиональным процедурам.
Перечислим основные принципы ухода за кожей. Более конкретные рекомендации можно получить у лечащего врача.
- Для очищения кожи следует использовать мягкие очищающие средства без спирта и кислот;
- Умываться рекомендуется теплой – не горячей и не холодной – водой;
- Контрастные умывания и компрессы, паровые ванночки, протирание лица кубиком льда – процедуры не для тех, у кого розацеа;
- Для эксфолиации не следует использовать скрабы и концентрированные средства, так как они могут раздражать чувствительную кожу;
- Обязательно тщательно увлажнять лицо после умывания. Рекомендуется использовать специализированную аптечную и уходовую косметику, не вызывающую аллергических реакций;
- Большое внимание уделяется защите от солнца. Средства с УФ-защитой должны быть предназначены для чувствительной кожи;
- Мужчинам рекомендуется использовать электробритву вместо обычной;
- Следует отказаться от агрессивных косметологических процедур, например, химических пилингов;
- Из профессиональных процедур наиболее полезны фототерапия (устранение купероза), мезотерапия (укрепление сосудов), биоревитализация (увлажнение кожи), плазмолифтинг (улучшение местного иммунитета). Также врач может порекомендовать другие процедуры в зависимости от индивидуальных потребностей кожи. Все процедуры проводятся только вне обострений розацеа.
Диета при розацеа
Пациенты с розацеа часто отмечают, что после употребления определенных продуктов сталкиваются с обострением заболевания. Существует длинный список продуктов, которые могут стать триггерами – в него входят потенциальные аллергены и продукты с высоким содержанием гистамина, а также те блюда, которые чаще всего вызывают высыпания на коже.

Важно: у всех пациентов свои списки триггеров, поэтому нет необходимости исключать из рациона все продукты из многочисленных «черных списков», публикуемых в интернете. Правильнее вести дневник наблюдений для выявления связи между употреблением тех или иных блюд и состоянием кожи.
Факторы питания, которые могут быть триггерами розацеа:
- Горячая еда и напитки;
- Острая еда с приправами (особенно с красным перцем);
- Специи;
- Сладкие напитки (газированные в том числе);
- Алкоголь.
Поначалу, пока триггеры не выявлены, рекомендуется придерживаться здорового питания и вести пищевой дневник. Со временем обнаружится связь между питанием и обострениями розацеа – на основании этих данных можно будет формировать диету, исключая из рациона потенциально опасные продукты.

Психологический комфорт при розацеа
Как и другие дерматологические заболевания, розацеа может ухудшать качество жизни, вызывая дискомфорт и психологические комплексы. Стресс, в свою очередь, ухудшает течение заболевания, и возникает замкнутый круг, разорвать который самостоятельно не всегда возможно. Если красные пятна и высыпания на лице доставляют существенный психологический дискомфорт и заставляют избегать общения с людьми, стоит задуматься об обращении к психотерапевту. Психотерапия может не только помочь чувствовать себя лучше, но и снизить риск обострений в будущем.
Народные средства для лечения розацеа
Розацеа — хроническое заболевание кожи, проявляющееся покраснением, сосудистыми звездочками и воспалительными высыпаниями. Многие пытаются лечить его народными методами, но они не только малоэффективны, но и могут ухудшить состояние кожи.
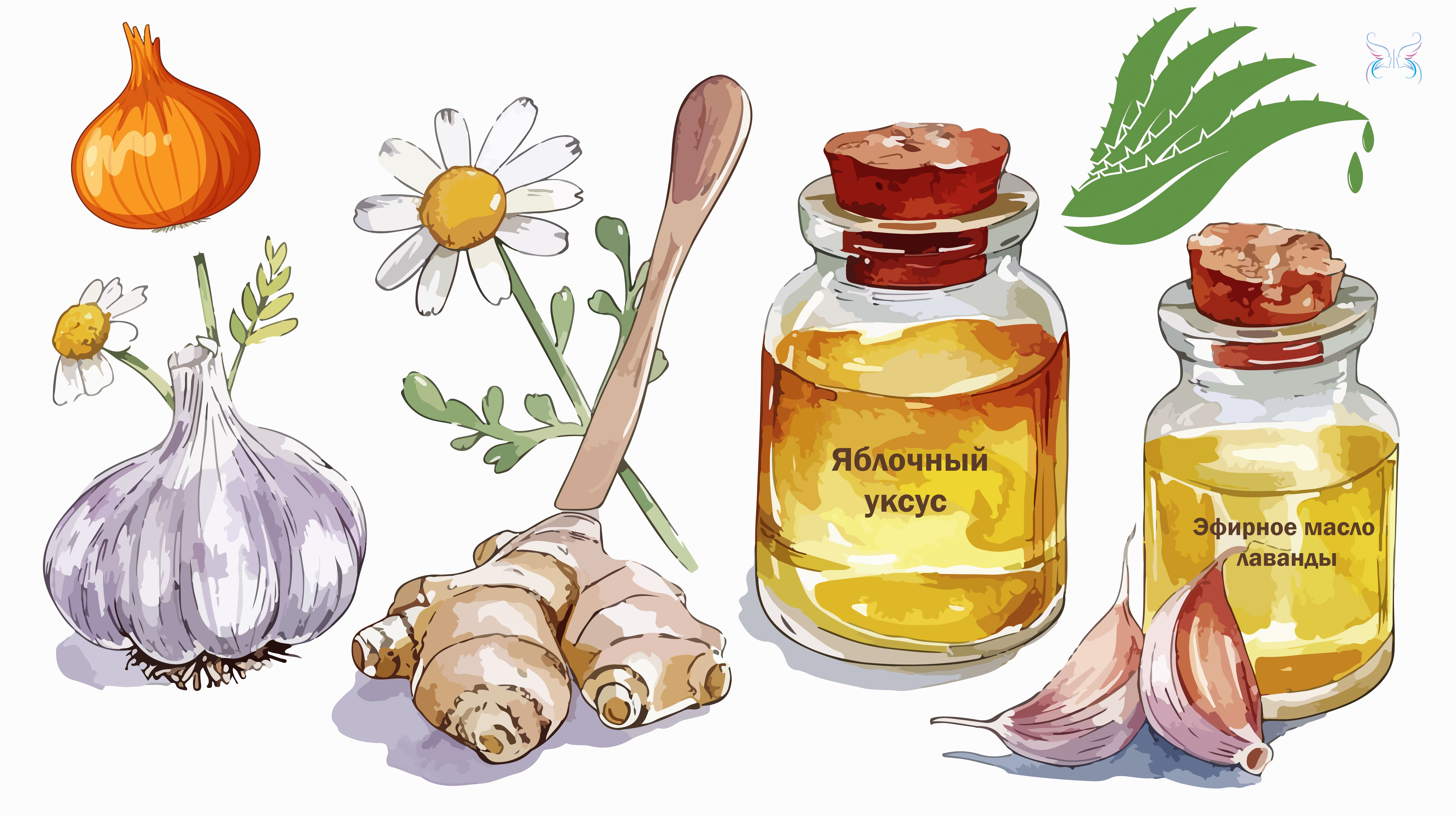
Распространённые народные методы лечения:
- Яблочный уксус – вызывает раздражение и ожоги, усиливает красноту;
- Алоэ вера – может временно успокоить кожу, но не лечит розацеа;
- Чеснок и лук (примочки, сок) – агрессивно воздействуют на кожу, провоцируя воспаление;
- Эфирные масла (лаванда, чайное дерево) – могут вызвать аллергию и усилить покраснение кожи;
- Травяные компрессы (ромашка, календула) — дают слабый противовоспалительный эффект, но не влияют на причину болезни.
Почему народные средства не работают?
- Не воздействуют на основную причину розацеа (сосудистые нарушения, дисбаланс иммунной реакции кожи);
- Могут нарушить защитный барьер кожи, усилив чувствительность;
- Не имеют клинически доказанной эффективности;
- Часто приводят к дополнительному раздражению и обострению симптомов заболевания.
Что делать вместо самолечения?
Обратитесь к дерматологу. Врач назначит эффективную терапию в зависимости от тяжести воспалительного процесса:
- Местные препараты;
- Антибиотики (при тяжелой форме);
- Фототерапия IPL (для уменьшения сосудистых проявлений);
- Специальный уход (мягкие очищающие и сосудоукрепляющие средства, защита от солнца).
Часто задаваемые вопросы
- Кто в группе риска по розацеа?
Чаще всего заболевание встречается у легко краснеющих людей, обычно женщин в возрасте 20 – 50 лет со светлой кожей. К факторам риска можно отнести также эндокринные заболевания, патологии сердечно-сосудистой системы, прием некоторых препаратов (например, стероидов), неблагоприятный семейный анамнез по розацеа.
- Можно ли предотвратить развитие розацеа?
Можно значительно уменьшить шансы развития заболевания, если избегать стандартных провоцирующих факторов, прежде всего, воздействия солнца.
- Можно ли заразиться розацеа?
Нет, заболевание не передается от человека человеку.
- Если у меня на коже обнаружили клещей Demodex, это значит, что мне грозит розацеа?
Нет. Теория связи демодекоза с розацеа пока осталась неподтвержденной, сейчас наличие клещей считается лишь одним из факторов, который может привести к розацеа. Само по себе наличие клещей рода Demodex на коже не означает, что вы заболеете розацеа.
- Розацеа и купероз – это одно и то же?
Нет. При куперозе наблюдаются изменения сосудов невоспалительного характера. При розацеа присутствует воспаление.
- Можно ли использовать декоративную косметику при розацеа?
Да, но важно выбирать гипоаллергенные средства, предназначенные для чувствительной кожи, склонной к покраснениям.
- Помогут ли от розацеа народные средства?
Не рекомендуется использовать никакие народные средства без консультации с врачом – они могут быть небезопасны, а то и вредны.

Чек-лист для пациента с розацеа
Когда записаться к врачу для диагностики?
-
- Частое покраснение кожи лица;
- Стойкое покраснение кожи, яркий румянец, который держится постоянно;
- Покраснение кожи сопровождается ощущением жара, жжения, покалыванием;
- Кожа на пораженных участках шелушится, зудит, есть ощущение стянутости;
- Имеются сосудистые звездочки и сеточки;
- Имеются высыпания на коже.
Какие вопросы может задать врач?
-
- Были ли похожие симптомы у родственников?
- Как давно наблюдаются симптомы?
- Замечали ли вы, что покраснения и высыпания наблюдаются после приема определенной пищи, лекарств, воздействия каких-то факторов?

Лечение розацеа
-
- Следуйте указаниям врача;
- При появлении побочных эффектов сразу же проконсультируйтесь с врачом;
- Посещайте дерматолога при обострениях и раз в год для контроля состояния кожи.
Уход за кожей
-
- Используйте мягкие гипоаллергенные средства для ухода;
- Избегайте скрабов, концентрированных кислот, агрессивных средств в уходе за кожей;
- Уделяйте повышенное внимание защите кожи от солнца и ее увлажнению.

Образ жизни
Фото результатов до и после
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Источники
Baumann L, Goldberg DJ, Stein Gold L, et al: Pivotal trial of the efficacy and safety of oxymetazoline cream 1.0% for the treatment of persistent facial erythema associated with rosacea: Findings from the second REVEAL trial. J Drugs Dermatol 17(3):290–298, 2018. PMID: 29537447
Гордеева Г.В., Гущина Е.В. РИНОФИМА // Медицинская сестра. 2011. №5. С.33-35
Аравийская Е. Р., Самцов А. В. Акне и розацеа – М.: ООО «ФАРМТЕК», 2021. – 400 с.
Mukhopadhyay P. Cleansers and their role in various dermatological disorders. Indian J Dermatol. 2011 Jan;56(1):2-6. doi: 10.4103/0019-5154.77542.
Чеботарев В.В., Асхаков М.С., Одинец А.В., Чеботарева Н.В. Руководство для клинических ординаторов по дерматовенерологии в двух томах (Том I) / Под ред. Чеботарева В.В. Ставрополь: СтГМУ. 2020. 393 с.
Grivet-Seyve M, Santoro F, Lachmann N. Evaluation of a novel very high sun-protection-factor moisturizer in adults with rosacea-prone sensitive skin. Clin Cosmet Investig Dermatol. 2017 Jun 10;10:211-219. doi: 10.2147/CCID.S134857.
Смотрите также












При розацеа можно использовать ретинол?
Нежелательно, возможно ухудшение состояния кожи. Обязательно проконсультируйтесь с Вашим лечащим врачом. Врач подберет более мягкие альтернативы для нежной кожи с розацеа.
Клещ Демодекс, после посещения врача, складывается такое впечатление, что мало кто из врачей знает, чем опасен клещ Демодекс, я работала сиделкой, мне сказали, что у подопечного псориаз и это не заразно, лицо было красное на носу чуть ли не болячка. Через месяц у меня начали чесаться брови и вскакивать прыщики, дерматолог поставила диагноз Демодекс, что подтвердилось анализами. Это страшно заразное заболевание, заразились все мои родственники, заразились знакомые и друзья, хотя я соблюдала все правила безопасности, чтобы кого либо не заразить все напрасно. Врачи говорят, что клещ присутствует у всех, болеют только те у которых ослаблен организм, это не правда, я очень наблюдательна и отслеживала всю семптоматику заболевания и продолжение болезни при разном лечении. Это опасное и очень заразное заболевание. Просто оно не изучено. И теперь, я борюсь и с розацеей которая возникла после заражения клещом и с самим клещом. Розацея - это после заражения клещом Демодекс.
Псориаз это действительно не заразное заболевание, оно наследуется и передается только по генам. Клещ Демодекс это житель нашей микрофлоры, то есть в коже каждого человека, но при определенных обстоятельствах начинает себя активно вести и становится одной из причин воспаления в коже. Если Вас беспокоят кожные высыпания - необходимо обратиться к врачу-дерматологу за очной консультацией.
Стресс влияет на течение розацеа? Имеет смысл подключать психотерапию?
Стресс влияет на состояние организма в целом, а также является триггером, вызывающим обострения розацеа и других кожных заболеваний. Обязательно обратитесь за помощью к психотерапевту, если ощущаете необходимость. Психотерапия и грамотная терапия розацеа позволит Вам добиться более стойкой ремиссии.
Как понять, какие у меня триггеры?
Отслеживать влияние различных факторов на состояние кожи – иначе никак, потому что набор триггеров у каждого человека свой. Обычно мы рекомендуем пациентам вести дневники, чтобы видеть, что именно повлияло на обострение розацеа. Самые распространенные триггеры перечислены в статье – ультрафиолет, жара, холод, алкоголь, горячая пища, пряности, интенсивные нагрузки, стрессы.
Может ли розацеа быть одновременно с акне?
Такое возможно, оба заболевания могут наблюдаться одновременно, к тому же их проявления легко перепутать. По этой причине важно не ставить диагноз себе самостоятельно, а обратиться к врачу.
Правда ли от розацеа помогает омега-3?
Омега-3 жирные кислоты обладают противовоспалительными свойствами, поэтому могут быть эффективны при любых воспалительных заболеваниях, в том числе при розацеа. Переоценивать их влияние не стоит: изменения рациона или приема добавок будет недостаточно для лечения.